Пиелонефрит: что это, чем опасен, симптомы и лечение пиелонефрита. Пиелонефрит — что это такое, симптомы, первые признаки, лечение и последствия Острый приступ пиелонефрита
Для цитирования:
Синякова Л.А. Антибактериальная терапия острого пиелонефрита // РМЖ. 2003. №18. С. 1002
Введение
Пиелонефрит по своей частоте превосходит все почечные болезни вместе взятые . Согласно сборной статистике (более чем 100 авторов), в среднем 1% людей на земле ежегодно заболевает пиелонефритом .
Острый пиелонефрит составляет 14% болезней почек, гнойные его формы развиваются у 1/3 больных . В настоящее время инфекции мочевыводящих путей (ИМВП) разделяют на неосложненные и осложненные . К осложненным ИМВП относят заболевания, объединенные наличием функциональных или анатомических аномалий верхних или нижних мочевых путей или протекающие на фоне заболеваний, снижающих резистентность организма (Falagas M.E.,1995). ИМВП в большинстве стран мира являются одной из наиболее актуальных медицинских проблем. Так, в США ИМВП служат причиной обращения к врачу 7 млн. пациентов в год, из которых 1 млн. требуют госпитализации. Группа осложненных ИМВП представлена крайне разнородными заболеваниями: от тяжелого пиелонефрита с явлениями обструкции и угрозой развития уросепсиса, до катетер-ассоциированных ИМВП, которые могут исчезнуть самостоятельно после извлечения катетера . Некоторые авторы для практических целей придерживаются выделения двух форм пиелонефрита: неосложненный и осложненный . Такое условное разделение ни в коей мере не объясняет степень воспалительного процесса в почке, его морфологическую форму (серозный, гнойный). Необходимость выделения осложненного и неосложненного пиелонефрита обусловлена различиями в их этиологии, патогенезе и соответственно - разными подходами к лечению. Наиболее полно отражает различные стадии и формы воспалительного процесса в почке классификация, предложенная в 1974 г. Н.А. Лопаткиным (рис. 1).
Рис. 1. Классификация пиелонефрита (Н.А. Лопаткин, 1974)
Несмотря на оптимистические предсказания, частота заболеваний пиелонефритом существенно не изменилась в эру антибиотиков и сульфаниламидов.
Диагностика
Острый пиелонефрит только у 17,6% больных является первичным, у 82,4% - он вторичен. Поэтому алгоритм диагностики должен ответить на следующие вопросы: функция почек и состояние уродинамики, стадия (серозная или гнойная), форма пиелонефрита (апостематозный, карбункул, абсцесс почки или их сочетание). В алгоритм экстренных исследований включают анализ жалоб больного и сбор анамнеза, клинико-лабораторное обследование, комплексное ультразвуковое исследование с применением допплерографии, рентгенологическое исследование .
Наибольшее количество диагностических ошибок допускается на амбулаторном этапе из-за подчас пренебрежительного отношения врачей к сбору анамнеза, недооценки жалоб и тяжести состояния больного, непонимания патогенеза развития острого пиелонефрита. В результате больные госпитализируются в непрофильные отделения в связи с неправильно установленным диагнозом или назначается амбулаторное лечение при обструктивном остром пиелонефрите, что недопустимо.
Улучшение качества диагностики острого пиелонефрита и уменьшение количества диагностических ошибок возможно только при использовании комплексного подхода, в основе которого лежат жалобы больного, анамнез заболевания и клинико-лабораторные данные. При установлении диагноза острый пиелонефрит на основании жалоб больного на повышение температуры, боли в поясничной области, наличии лейкоцитурии, бактериурии; необходимо исключить нарушение уродинамики с помощью ультразвукового исследования (УЗИ) с допплерографией, экскреторной урографии (ЭУ). Затем определить стадию пиелонефрита, т.е. провести дифференциальную диагностику между серозной и гнойной стадиями заболевания (табл. 1).

При выявлении гнойного пиелонефрита определяется форма заболевания - апостематозный, карбункул почки, абсцесс или их сочетание (табл. 2).

Пиелонефрит - заболевание бактериальной природы, однако специфического возбудителя не существует. Пиелонефрит вызывают различные микроорганизмы - бактерии, вирусы, грибы. Наиболее часто этиологическим агентом пиелонефрита являются бактерии - грамотрицательные и грамположительные условные патогены, многие из которых принадлежат нормальной микрофлоре человека. Наиболее значимыми возбудителями острого пиелонефрита являются: E. coli, Proteus spp., P. aeruginosa, Enterobacter spp., Staphylococcus spp., Enterococcus faecalis . В настоящее время отмечено снижение частоты обнаружения E. coli , особенно у мужчин, пациентов с мочевыми катетерами. Возрастает частота выделения P. aeruginosa и Proteus spp. . E. coli преобладает у пациентов при неосложненных ИМВП, т.е. при отсутствии обструктивной уропатии. Изменение этиологической структуры возбудителей острого пиелонефрита во многом связано с широким внедрением в клиническую практику эндоскопических методов диагностики и лечения, заканчивающихся оставлением дренажей в органах мочевой системы, которые становятся входными воротами инфекции (табл. 3).
Пиелонефрит - заболевание бактериальной природы, однако специфического возбудителя не существует. Пиелонефрит вызывают различные микроорганизмы - бактерии, вирусы, грибы. Наиболее часто этиологическим агентом пиелонефрита являются бактерии - грамотрицательные и грамположительные условные патогены, многие из которых принадлежат нормальной микрофлоре человека. Наиболее значимыми возбудителями острого пиелонефрита являются: . В настоящее время отмечено снижение частоты обнаружения, особенно у мужчин, пациентов с мочевыми катетерами. Возрастает частота выделения и . преобладает у пациентов при неосложненных ИМВП, т.е. при отсутствии обструктивной уропатии. Изменение этиологической структуры возбудителей острого пиелонефрита во многом связано с широким внедрением в клиническую практику эндоскопических методов диагностики и лечения, заканчивающихся оставлением дренажей в органах мочевой системы, которые становятся входными воротами инфекции (табл. 3).
При гнойном пиелонефрите - одной из самых тяжелых и опасных для жизни осложненных ИМВП, основными возбудителями являются грамотрицательные условно-патогенные микроорганизмы (76,9%). У пациентов, перенесших открытые оперативные вмешательства на органах мочевой системы или эндоскопические диагностические и лечебные манипуляции и операции, возрастает роль госпитальных штаммов микроорганизмов, в первую очередь это относится к P. aeruginosa .
Лечение
Лечение острого пиелонефрита должно быть комплексным, включающим следующие аспекты: устранение причины, вызывающей нарушение уродинамики, антибактериальная, дезинтоксикационная, иммунокоррегирующая и симптоматическая терапия. Как диагностика, так и выбор метода лечения должны осуществляться в кратчайшие сроки. Лечение острого пиелонефрита преследует цель сохранения почки, профилактики уросепсиса и возникновения рецидивов заболевания. Исключение составляют катетер-ассоциированные инфекции, в большинстве случаев исчезающие после удаления катетера .
При любой форме острого обструктивного пиелонефрита в абсолютно неотложном порядке должен быть восстановлен отток мочи от пораженной почки, причем это должно предшествовать всем остальным лечебным мероприятиям. Восстановление или улучшение почечной функции при вторичном (обструктивном) остром пиелонефрите происходит лишь тогда, когда обтурация устранена не позднее, чем через 24 часа после начала острого пиелонефрита. Если же обтурация сохраняется на более длительный срок, это приводит к стойкому нарушению всех показателей функции почек, клинически наблюдается исход в хронический пиелонефрит . Восстановление нормальной уродинамики является краеугольным камнем в лечении любой мочевой инфекции. В тех случаях, когда причина возникновения обструкции не может быть ликвидирована немедленно, следует прибегать к дренированию верхних мочевых путей нефростомическим дренажем, а в случае инфравезикальной обструкции - к дренированию мочевого пузыря цистостомическим дренажем . Обе операции предпочтительнее выполнять под ультразвуковым наведением.
Антибактериальная терапия
Результаты лечения острого пиелонефрита зависят от правильности выбора метода лечения, своевременности дренирования почки и адекватности антибактериальной терапии. Так как при остром пиелонефрите в начале лечения антибактериальная терапия всегда бывает эмпирической, необходимо правильно подобрать антибиотик или рациональную комбинацию препаратов, дозу и способ введения. Стартовая эмпирическая терапия острого пиелонефрита должна быть своевременной, т.е. максимально ранней, также, по мнению Н.В. Белобородовой и соавт. , должна преследовать следующие цели: быть клинически и экономически эффективной. При пиелонефрите в первую очередь и в основном поражается межуточная ткань почки, следовательно, необходимо создать высокую концентрацию антибиотика в ткани почки. Для адекватной антибактериальной терапии важно выбрать антибиотик с одной стороны действующий на «проблемные» микроорганизмы, с другой - накапливающийся в почках в необходимой концентрации. Поэтому ошибкой является назначение при остром пиелонефрите таких препаратов, как нитрофурантоин, нефторированные хинолоны, нитроксолин, тетрациклины, хлорамфеникол, концентрация которых в крови и тканях почки обычно ниже значений МПК основных возбудителей заболевания . Не могут быть рекомендованы для эмпирической монотерапии аминопенициллины (ампициллин, амоксициллин), цефалоспорины I поколения (цефалексин, цефазолин), аминогликозиды (гентамицин), так как резистентность основного возбудителя пиелонефрита - кишечной палочки - к этим препаратам превышает 20%.
Применяются различные схемы, программы, алгоритмы антибактериальной терапии острого пиелонефрита (табл. 4, 5).

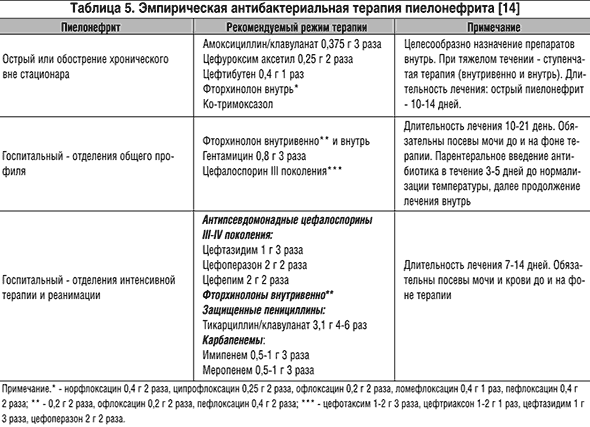
Весьма актуальной для больных острым пиелонефритом, особенно при гнойно-деструктивных формах заболевания, является проблема резистентности к антибактериальным препаратам. Невозможно вылечить пациента с обструктивным острым пиелонефритом, если своевременно не восстановить нормальную уродинамику или не создать адекватный отток мочи из почки. При этом далеко не всегда можно удалить все конкременты, на которых формируется биопленка, а наличие дренажей приводит к возникновению «катетер-ассоциированной» инфекции. Таким образом, формируется порочный круг: без дренирования мочевых путей в большинстве случаев невозможно проводить адекватную антибактериальную терапию, а сами дренажи, кроме своей положительной роли, оказывают и отрицательную. Последствиями возросшей резистентности микроорганизмов является увеличение сроков госпитализации, затрат на лечение.
Придерживаясь рациональной тактики антибиотикотерапии, можно избежать многих нежелательных последствий, возникающих при неправильном подходе к лечению: распространения антибиотикоустойчивых штаммов возбудителей, проявления токсичности лекарственных средств.
Длительное время занимаясь обследованием и лечением больных острым гнойным пиелонефритом, мы установили взаимосвязь возбудителя, пути проникновения инфекции и формы острого пиелонефрита (табл. 6).

Выявленная закономерность позволяет подбирать рациональную эмпирическую терапию с учетом наиболее вероятного возбудителя.
В лечении больных острым гнойным пиелонефритом нужно использовать препараты с расширенным спектром антибактериальной активности, резистентность к которым основных возбудителей пиелонефрита отсутствует или является достаточно низкой. Препаратами выбора для стартовой эмпирической терапии острого гнойного пиелонефрита являются карбапенемы, цефалоспорины III-IV поколений, фторхинолоны.
При отсутствии факторов риска, таких как инвазивные урологические вмешательства, сахарный диабет, возможно проведение комбинированной терапии: цефалоспорины I или II поколений и аминогликозиды.
При всех стадиях и формах острого пиелонефрита адекватным является только парентеральный способ введения антибиотиков, предпочтение следует отдавать внутривенному пути введения. Оценка эффективности проводимой терапии при остром пиелонефрите должна осуществляться через 48-72 часа, коррекция - после получения результатов бактериологического исследования.
Так как к моменту первичной оценки эффективности терапии (48-72 часа) результаты микробиологического исследования обычно отсутствуют, коррекция антибактериальной терапии при отсутствии эффекта или недо статочной эффективности терапии проводится также эмпирически. Если лечение начиналось с применения цефалоспорина I поколения в сочетании с аминогликозидом, проводится замена первого препарата на цефалоспорин II или III поколения. При отсутствии эффекта от применения цефалоспоринов III поколения в сочетании с аминогликозидами показано назначение фторхинолонов (ципрофлоксацин) или карбапенемов (имипенем). После получения данных микробиологического исследования - переход на этиотропную терапию.
При всех стадиях и формах острого пиелонефрита адекватным является только парентеральный способ введения антибиотиков, предпочтение следует отдавать внутривенному пути введения. Оценка эффективности проводимой терапии при остром пиелонефрите должна осуществляться через 48-72 часа, коррекция - после получения результатов бактериологического исследования. Если при остром серозном пиелонефрите антибактериальная терапия проводится в течение 10-14 дней, то при гнойном пиелонефрите длительность проведения антибактериальной терапии увеличивается. Критерием для решения вопроса о прекращении антибактериальной терапии являются нормализация клинической картины, анализов крови и мочи. У пациентов, оперированных по поводу острого гнойного пиелонефрита, антибактериальная терапия продолжается до закрытия нефростомического свища. В дальнейшем амбулаторно проводится назначение антибактериальных препаратов с учетом результатов антибиотикограммы.
Заключение
Острый пиелонефрит - это хирургическая инфекция. В начале заболевания трудно прогнозировать, по какому пути будет развиваться заболевание, при котором в процесс всегда в той или иной степени вовлечены чашечно-лоханочная система и паренхима почки. Достоверно исключить нарушение уродинамики можно только проведя соответствующие исследования: ультразвуковое с применением допплерографии, экскреторную урографию. Поэтому было бы неправильно обсуждать вопросы, касающиеся антибактериальной терапии, в отрыве от алгоритма диагностики острого пиелонефрита, методов восстановления уродинамики.
- Кто должен лечить больного острым пиелонефритом: терапевт, нефролог, уролог?
- Где должно проводиться лечение: амбулаторно, в условиях нефрологического, урологического отделения?
- Где и как правильно и своевременно провести обследование пациента с острым пиелонефритом, чтобы своевременно исключить нарушение уродинамики и не допустить развития гнойного пиелонефрита или бактериемического шока?
- Как правильно подобрать стартовую эмпирическую антибактериальную терапию и провести ее своевременную и адекватную коррекцию при отсутствии возможности выполнения микробиологических исследований в амбулаторных условиях?
Только объединив усилия клиницистов, микробиологов и химиотерапевтов (создав в каждой крупной многопрофильной больнице соответствующее подразделение), ответив четко и однозначно на предложенные вопросы и поставив во главу угла конкретного больного, а не возбудителей и антибактериальные препараты (схема: Больной - возбудитель - антибиотик ), мы сможем улучшить результаты лечения больных острым пиелонефритом.
Литература:1. Войно-Ясенецкий А.М. Острый пиелонефрит / клиника, диагностика, лечение: Дис. док. мед. наук. - 1969.
2. Болезни почек /Под редакцией Маждракова Г. и Попова Н. - София: Медицина и физкультура, 1980. - С. 311-388.
3. Пытель Ю.А., Золотарев И.И.. Неотложная урология. - М. Медицина, 1985
4. Лопаткин Н.А., Деревянко И.И. Неосложненные и осложненные инфекции мочеполовых путей. Принципы антибактериальной терапии // РМЖ. - 1997. - т.5. - N 24. - С.1579-1588.
5. Лоран О.Б., Пушкарь Д.Ю., Раснер П.И.// Клиническая антимикробная химиотерапия.- 1999. - т.1. - N 3. - С.91-94.
6. Деревянко И.И. Современная антибактериальная химиотерапия пиелонефрита: Дисс. ... докт. мед. наук. - М.,1998.
7. Tolkoff-Rubin N., Rubin R. New approaches to the Treatment of Urinary Tract infections // Am. J.Med. - 1987.- Vol.82 (Suppl. 4A). - P. 270-277
8. Синякова Л.А. Гнойный пиелонефрит (современная диагностика и лечение): Дисс. ... докт. мед. наук. - М., 2002.
9. Степанов В.Н., Синякова Л.А., Денискова М.В., Габдурахманов И.И. Роль ультразвукового сканирования в диагностике и лечении гнойного пиелонефрита // Материалы III научной сессии РМАПО. М.,1999. - С. 373.
10. Лопаткин Н.А., Деревянко И.И., Нефедова Л.А. Этиологическая структура и лечение инфекционно-воспалительных осложнений в урологической практике // Российское общество урологов. Правление. Пленум: Материалы. - Киров, 2000. - С. 5-29.
11. Naber K.G. Optimal management of uncomplicated and complicated urinary tract infections. - Adv. Clin. Exp.Med. - 1998. - Vol. 7. - P. 41-46.
12. Перепанова Т.С. Комплексное лечение и профилактика госпитальной инфекции мочевых путей: Дис. ... док. мед. наук. М., 1996.
13. Белобородова Н.В., Богданов М.Б., Черненькая Т.В. Алгоритмы антибиотикотерапии: руководство для врачей. - М., 1999.
14. Яковлев С.В. Антибактериальная терапия пиелонефрита // Consilium medicum. - 2000. - т. 2. - N 4. - С. 156-159.
15. Naber K. et al. Recommendation for antimicrobial therapy in urology// Chemother J.- Vol. 9. - P. 165-170.
16. Белобородов В.Б. Мировой опыт применения имипенема/циластатина и меропенема в клинической практике // Инфекции и антимикробная терапия. - 1999. - т. 1. - N 2. - С. 46-50.
17. Yoshida K., Kobayashi N., Tohsaka A. et al. Efficacy of sodium imipenem/cilastatin on patients with complicated urinary tract infections follow the failure of prior antimicrobial agents. Hinyokika. - 1992; Vol. 38. - P. 495-499.
Online Тесты
- Тест на наркотическую зависимость
(вопросов: 12)
Будь-то препараты по рецепту, незаконные наркотики или препараты в свободной продаже, если вы попали в зависимость, ваша жизнь начинает движение по наклонной вниз, и вы тянете тех, кто вас любит, с собой...
Острый пиелонефрит
Что такое Острый пиелонефрит -
Острый пиелонефрит может быть первичным (реже) и вторисчным (значительно чаще). В подавляющем большинстве поражается одна почка. Двусторонний острый пиелонефрит встречается намного реже одностороннего.
Патогенез (что происходит?) во время Острого пиелонефрита:
Морфологически как первичный, так и вторичный острый пиелонефрит может протекать в виде серозного (чаще) и гйойного (реже) воспалительного процесса с преимущественной его локализацией в интерстициальной ткани.
При остром серозном пиелонефрите почка увеличена, темно-красная. Вследствие повышения внутрипочечного давления при рассечении фиброзной капсулы ткань почки выпячивается (пролабирует). Гистологически в интерстициальной ткани обнаруживаются многочисленные периваскулярные инфильтраты.
Для серозного пиелонефрита характерны очаговость и полиморфность поражения: очаги воспалительной инфильтрации чередуются с участками неизмененной (здоровой) почечной ткани. Отмечается также отек интерстициальной ткани со сдавлением почечных канальцев. В большинстве случаев наблюдаются явления паранефрита, отек околопочечной клетчатки. При своевременно начатом активном лечении и благоприятном течении заболевания можно добиться обратного развития воспалительного процесса. В других случаях серозный пиелонефрит переходит в гнойный с более тяжелыми клинической картиной и течением.
Острый гнойный пиелонефрит морфологически проявляется в виде гнойничкового (апостематозного) нефрита, солитарного абсцесса и карбункула почки. В случае проникновения инфекции урогенным путем наблюдаются значительные изменения в лоханке и чашках: слизистая оболочка их гиперемирована, полости расширены, в просвете содержится гной. Нередко имеют место некрозы сосочков пирамид. Очаги гнойного воспаления могут сливаться между собой и вести к разрушению пирамид. В дальнейшем в патологический процесс вовлекается и корковое вещество почки с развитием в нем мелких абсцессов (гнойничков) - апостематозного нефрита.
При гематогенном пути распространения инфекции множественные гнойнички величиной от булавочной головки до горошины сперва образуются в корковом, а затем в мозговом веществе почки. Вначале они находятся в интерстиции, затем поражают канальцы и наконец - клубочки. Гнойнички могут располагаться в виде одиночных мелких абсцессов либо группами. При снятии фиброзной капсулы поверхностно расположенные гнойнички вскрываются. Па разрезе они видны и в корковом и в мозговом веществе. Почка увеличена, темно-вишневого цвета, околопочечная клетчатка резко отечна. Изменения в лоханке и чашках обычно менее выражены, чем при урогенном гнойном пиелонефрите. Сливаясь между собой, мелкие гнойнички образуют более крупный гнойник - солитарный абсцесс.
Карбункул почки представляет собой крупный гнойник (от чечевичного зерна до размеров куриного яйца), состоящий на разрезе из нескольких или многих сливающихся между собой мелких гнойничков. Внешне он напоминает карбункул кожи, по аналогии с которым и получил свое название. Иногда может сочетаться с апостематозным нефритом; чаще бывает односторонним и одиночным. Одновременное развитие карбункулов в обеих почках встречается редко (примерно в 5 % случаев). Как и при других формах острого гнойного пиелонефрита, возможно развитие гнойного паранефрита.
Рассмотренные варианты острого гнойного пиелонефрита представляют собой различные стадии одного и того же гнойно-воспалительного процесса. Кроме того, микроскопически обнаруживаются расширение канальцев и собирательных трубочек, в интерстициальной ткани - лейкоцитарные (иногда массивные) инфильтраты, на месте которых при благоприятном течении заболевания развивается рубцовая ткань. При выздоровлении от острого пиелонефрита сморщивания почки не происходит, поскольку развитие рубцовых изменений вследствие гибели почечной ткани носит не диффузный, а очаговый характер.
Симптомы Острого пиелонефрита:
Начальные клинические проявления первичного острого пиелонефрита обычно возникают через несколько дней или недель (в среднем спустя 2-4 недели) после затухания очаговой инфекции (ангины, обострения хронического тонзиллита, мастита, остеомиелита, фурункулеза и др.).
Заболевание характеризуется общими и местными симптомами. При первичном гнойном пиелонефрите и гематогенном пути проникновения инфекции более выражены общие симптомы заболевания, а при вторичном пиелонефрите и урогенном пути распространения инфекции на первый план выступают местные симптомы. В типичных случаях характерна триада симптомов: озноб с последующим повышением температуры, дизурические явления и боли в области поясницы (с обеих сторон - при двустороннем и с одной - при одностороннем пиелонефрите).
Острый пиелонефрит чаще начинается с общих симптомов, обусловленных интоксикацией: головная боль, слабость, общее недомогание, боли в мышцах, суставах, ознобы с повышением температуры и последующим обильным потоотделением. Степень выраженности этих клинических проявлений различна.
Гнойный пиелонефрит протекает значительно тяжелее серозного, иногда в виде уросепсиса и бактериемического шока. Ознобы бывают потрясающими с последующим повышением температуры до 39-40 °С, иногда к до 41 °С. Спустя 1-2 часа появляется профузный пот и температура на короткий срок снижается. Ознобы с резким повышением температуры и обильным потоотделением повторяются ежедневно, несколько раз в сутки. Для гнойного пиелонефрита характерна температура гектического типа с суточными колебаниями до 1-2° и более, однако она может оставаться и стойко повышенной. Повторное гектическое повышение температуры через определенные промежутки времени обусловлено появлением новых гнойничков (у больных апостематозным пиелонефритом) или образованием нового солитарного абсцесса.
В крови отмечается выраженный лейкоцитоз (до 30-40 тыс. и более) с нейтрофильным сдвигом лейкоцитарной формулы влево, увеличение СОЭ до 40-80 мм/ч и более. Однако четкая зависимость изменений со стороны периферической крови от выраженности клинических проявлений наблюдается не всегда: при тяжелом течении заболевания, а также у ослабленных больных лейкоцитоз может быть умеренным, незначительным либо отсутствовать, а иногда даже отмечается лейкопения.
Местные симптомы острого пиелонефрита (боли в поясничной области, дизурические явления, изменения в моче) не всегда возникают в начале заболевания и могут иметь различную степень выраженности.
В начале заболевания боли в поясничной области или в верхней половине живота имеют неопределенные характер и локализацию. Лишь спустя 2-3 дня они принимают четкую локализацию в области правой или левой почки, часто с иррадиацией в правое или левое подреберье, в паховую область, в половые органы; усиливаются по ночам, при кашле, движении соответствующей ногой. У части больных в первые дни заболевания боли могут вообще отсутствовать и появляются лишь через 3-5 дней, а иногда через 10-14 дней. Отмечается, хотя и не всегда, положительный симптом Пастернацкого, а также болезненность и защитное напряжение мышц живота на стороне пораженной почки.
Если гнойник локализуется на передней поверхности почки, возможно вовлечение в воспалительный процесс брюшины с развитием перитонеальных симптомов. В таких случаях сильные боли в сочетании с симптомами раздражения брюшины нередко приводят к ошибочному диагнозу аппендицита, острого холецистита, панкреатита, прободной язвы желудка и других заболеваний, особенно если дизурические явления и патологические изменения в моче отсутствуют, как это нередко бывает в первые дни заболевания. При учащенном и болезненном мочеиспускании диагностика пиелонефрита упрощается.
Наиболее важные лабораторные признаки острого пиелонефрита - протеинурия, лейкоцитурия и значимая (истинная) бактериурия, особенно если они обнаруживаются одновременно. Протеинурия в подавляющем большинстве случаев не превышает 1,0 г/л (от следов до 0,033-0,099-1,0 г/л) и представлена преимущественно альбуминами, реже - р-глобулинами. Иногда она достигает 2-3 г/л, но может и отсутствовать. Лейкоцитурия (пиурия) - наиболее характерный признак пиелонефрита; она часто достигает значительной выраженности (лейкоциты покрывают все поля зрения либо обнаруживаются скоплениями) и может отсутствовать лишь при локализации воспалительного процесса только в корковом веществе почки или при обтурации мочеточника (закупорка камнем) в случае одностороннего поражения. Иногда бывает преходящей. Нередко встречается эритроцитурия, преимущественно в виде микрогематурии, реже - макрогематурии (при некрозе почечных сосочков, калькулезном пиелонефрите). Тяжелое течение заболевания сопровождается и цилиндрурией (зернистые и восковидные цилиндры).
Бактериурия обнаруживается в большинстве случаев, однако у как и лейкоцитурия, носит интермиттирующий характер, поэтому важны повторные исследования мочи на микрофлору. Для подтверждения пиелонефрита имеет значение лишь наличие истинной бактериурии, т. е. не менее 50-100 тыс. микробных тел в 1 мл мочи.
Нарушение функции почек с повышением содержания в крови мочевины, креатинина, иногда в значительной степени, возможно (примерно у 1/3 больных) при тяжелом двустороннем поражении почек, в редких случаях и в незначительной степени - у больных с односторонним пиелонефритом.
Тяжелые формы пиелонефрита, особенно двустороннего, приводят к поражению печени и развитию гепаторенального синдрома с нарушением белковообразовательной, обезвреживающей, пигментной (с развитием желтухи), протромбинообразовательной и других ее функций.
Течение острого пиелонефрита имеет некоторые особенности в зависимости от возраста больного (у детей, взрослых, пожилых и лиц. преклонного возраста). Заболевание протекает особенно тяжело у больных, ослабленных предшествующими хроническими заболеваниями, в частности сахарным диабетом.
Острый пиелонефрит может осложняться паранефритом, поддиафрагмальным абсцессом, некрозом сосочков почек с развитием острой почечной недостаточности, бактериемическим шоком, гепаторенальным синдромом, реже - перитонитом и артериальной гипертензией.
При раннем распознавании, своевременном и активном лечении острый пиелонефрит примерно в 60 % случаев заканчивается выздоровлением. В других случаях он приобретает хроническое течение с развитием хронической почечной недостаточности. Препятствуют окончательному выздоровлению и способствуют переходу острого пиелонефрита в хронический поздно начатое, недостаточно активное и рано оконченное лечение; устойчивость микрофлоры к противомикробным средствам; наличие аномалий развития мочевых путей и почек, а также конкрементов и других причин, нарушающих пассаж мочи; сопутствующие интеркуррентные заболевания, чаще хронические, ослабляющие защитные силы организма, и некоторые другие факторы.
Диагностика Острого пиелонефрита:
Существенное значение в диагностике острого пиелонефрита имеют ультразвуковые, рентгеноурологические, радиоизотопные, эндоскопические исследования, в отдельных случаях - и почечная ангиография, компьютерная томография. Так, при помощи УЗИ и обзорной рентгеноурографии можно установить расположение, размеры, форму почек, наличие конкрементов и их локализацию. Более ценную информацию о состоянии структуры и функции почек дает экскреторная урография. При нарушении экскреторной функции больной почки лоханка и мочеточники с этой стороны заполняются контрастным веществом менее интенсивно либо контрастирование их наступает с запозданием, а если почка не функционирует, то они вообще не выявляются (симптом "немой почки"). Экскреторная урография позволяет обнаружить и конкременты, которые на обзорной урограмме не видны, а также различные аномалии развития почек и мочевых путей, пиелоэктазию, признаки дискинезии чашек и мочеточников, судить о степени проходимости последних. При карбункуле почки или выраженной воспалительной инфильтрации интерстициальной ткани определяется деформация лоханки, сужение, иногда ампутация одной или нескольких чашек.
Восходящая пиелография применяется в крайних случаях, если другие методы не позволяют уточнить характер и степень структурных и функциональных нарушений пораженной почки и решить вопрос о необходимости оперативного вмешательства.
Радиоизотопная ренография дает ценные сведения об одностороннем или двустороннем поражении, о чем судят по состоянию функции левой или правой почки, определяемой в свою очередь по характеру и выраженности сегментов ренограммы (уплощение кривой, снижение секреторного и экскреторного сегментов). При остром пиелонефрите, возникшем впервые, эти изменения выражены в незначительной или умеренной степени.
Сканограмма почек также помогает определить структурные и функциональные нарушения почек, поскольку неогидрин хорошо поглощается лишь функционирующей тканью. Однако радиоизотопные методы диагностики имеют лишь вспомогательное значение, поскольку обнаруживаемые изменения структуры и функции почек не являются строго специфичными для острого пиелонефрита. Эти методы можно рассматривать как ценное дополнение к рентгенологическим, в частности к экскреторной урографии.
Эндоскопические методы инструментального исследования (цистоскопия, хромоцистоскопия) так же, как и ретроградная (восходящая) пиелография, в острый период заболевания проводятся в исключительных случаях, поскольку даже при самом тщательном соблюдении правил асептики возможно обострение воспалительного процесса. К ним прибегают тогда, когда других методов оказывается недостаточно для уточнения диагноза или когда катетеризация мочеточника необходима как лечебное мероприятие (для восстановления его проходимости в случае обтурации конкрементами, слизью и т. п.), а также когда решается вопрос о хирургическом вмешательстве при отсутствии эффекта от консервативного лечения.
Хромоцистоскопия позволяет выявить снижение или отсутствие функции пораженной воспалительным процессом почки, что определяется по времени появления краски из устьев мочеточников, интенсивности струи и окраски мочи либо по отсутствию выделения мочи из устья одного из мочеточников. Кроме того, катетеризация мочеточников дает возможность получить раздельно мочу из обеих почек и провести ее исследование. Выявление и устранение причины, препятствующей нормальному пассажу мочи, способствует повышению эффективности антибактериальной терапии пиелонефрита.
стрый пиелонефрит необходимо дифференцировать с заболеваниями, протекающими так же, как и пиелонефрит, с симптомами общей интоксикации, высокой температурой, тяжелым общим состоянием. Если острый пиелонефрит с такой клинической картиной сопровождается сильной головной болью и менингеальными симптомами, он ошибочно расценивается, особенно при отсутствии местных симптомов, как острое инфекционное заболевание (сыпной и брюшной тиф, паратифы, менингококковая инфекция и др.), что дает повод к ошибочной госпитализации таких больных в инфекционную больницу. Большие трудности возникают при дифференциальном диагнозе между острым пиелонефритом и сепсисом, поскольку поражение почек может быть одним из местных проявлений сепсиса. В то же время и острый гнойный пиелонефрит сам может служить источником инфекции и причиной сепсиса. Поэтому при отсутствии других очагов инфекции следует думать, что клиника сепсиса обусловлена острым пиелонефритом.
Иногда острый пиелонефрит может протекать с картиной острого живота, перитонеальными симптомами, локальными болями, симулирующими острый холецистит, панкреатит, аппендицит, прободную язву желудка и двенадцатиперстной кишки и другие острые заболевания органов брюшной полости, что нередко служит поводом для направления таких больных в хирургические отделения и проведения ненужных оперативных вмешательств.
При латентном течении острого пиелонефрита возникают трудности в дифференциальной диагностике с острым или хроническим гломерулонефритом (см. гломерулонефрит), проявляющимся только изолированным мочевым синдромом. Правильный диагноз острого пиелонефрита возможен лишь после исключения названных заболеваний, для чего необходимо хорошо знать клиническую симптоматику и диагностику последних.
Лечение Острого пиелонефрита:
Больным пиелонефритом назначают комплексное лечение, которое включает режим, диету, антибактериальные, общеукрепляющие и дезинтоксикационные средства, а также мероприятия, направленные на устранение причин, препятствующих нормальному пассажу мочи.
Больные острым пиелонефритом нуждаются в обязательной госпитализации: в урологические отделения - при вторичном, особенно гнойном, и в нефрологические (терапевтические) - при первичном серозном пиелонефрите. Сроки назначаемого в стационаре постельного режима зависят от тяжести клинических проявлений и особенностей течения заболевания.
Диета должна быть разнообразной с достаточным содержанием белков, жиров и углеводов, высоко витаминизированной, с общей суточной калорийностью в среднем до 2000-2500 ккал. Рекомендуется легкоусвояемая пища - молоко и молочные продукты, каши, овощные и фруктовые пюре, белый хлеб.
Поскольку в отличие от гломерулонефрита при остром пиелонефрите обычно не происходит задержки жидкости в организме и отсутствуют отеки, то существенных ограничений в употреблении жидкости и соли не требуется. Напротив, в целях дезинтоксикации при высокой температуре и тяжелом общем состоянии рекомендуется дополнительное введение жидкости, в том числе и парентерально в виде различных растворов (внутривенно капельно гемодез, неокомпенсан, реополиглюкин, полиглюкин, глюкоза, изотонический раствор натрия хлорида и т. п.). В среднем общее количество вводимой парентерально или (и) принятой внутрь жидкости в течение суток может составлять до 2,5- 3,0 л, желательно в виде различных свежих натуральных соков, компотов, киселей, отвара шиповника, чая, минеральных вод (ессентуки, боржоми, березовская и др.). Некоторые клиницисты (А. Я.. Пытель, 1972, 1977) считают целесообразным назначать больным, особенно лихорадящим, клюквенный морс, в котором содержится большое количество бензойнокислого натрия, превращающегося в печени под влиянием глицина в гиппуровую кислоту. Последняя, выделяясь почками, оказывает бактерицидное влияние на микрофлору почек и мочевых путей, усиливая таким образом действие антибиотиков и других противомикробных средств. Суточное количество поваренной соли составляет 6-10 г.
Из пищевого рациона необходимо исключить острые блюда, мясные навары, консервы, кофе, алкогольные напитки, различные вкусовые приправы (перец, горчица, лук, хрен и др.), раздражающие мочевые пути и почки.
Решающее значение в лечении острого пиелонефрита принадлежит противомикробным средствам. Основное правило антибактериальной терапии - назначение оптимальных (либо максимальных) доз, раннее начало и достаточная ее продолжительность, соответствие антибиотика и чувствительности к нему микрофлоры мочи. Если чувствительность микрофлоры определить невозможно, лечение проводят антибиотиками, обладающими широким спектром противомикробного действия. Доза антибиотика должна соответствовать тяжести клинических проявлений заболевания и его течения. При тяжелых формах пиелонефрита назначают максимальные дозы антибиотиков, часто в сочетании с сульфаниламидами или препаратами нитрофуранового ряда. При выборе антибиотика необходимо учитывать также возможность его нефротоксичного действия и индивидуальную чувствительность к нему организма больного. Поскольку в процессе лечения может происходить смена микрофлоры либо развивается устойчивость ее к назначенному антибиотику, то необходимо проводить повторные посевы мочи (раз в 10-14 дней) на микрофлору и определять ее чувствительность к антибиотикам.
Антибактериальная терапия должна проводиться не менее 2 недель, а чаще 4-6 недель и более: до полной нормализации температуры тела, периферической крови, стойкого исчезновения протеинурии, лейкоцитурии и бактериурии) определяемых при повторных многократных исследованиях мочи. Широко используются пенициллин в суточной дозе 4-6 млн ЕД (в тяжелых случаях - до 8-12 млн ЕД и более), полусинтетические препараты пенициллинового ряда - оксациллин, ампициллин, метициллин, ампиокс и др. При колибациллярной инфекции эффективны левомицетина сукцинат (по 0,5 г 3 раза в сутки внутримышечно или внутривенно), гентамицин или гарамицин (по 40-80 мг 3 раза в сутки парентерально). При смешанной и устойчивой к антибиотикам микрофлоре назначают в оптимальных дозах эритромицин, цепорин, кефзол, ципробай, таривид, линкомицин, ристомицин, рондомицин, вибрамицин и другие антибактериальные препараты, обладающие широким спектром противомикробного действия. В тяжелых случаях прибегают к внутривенному введению антибиотиков в оптимальных, а при отсутствии эффекта - в максимальных дозах. При этом необходимо учитывать возможность нефротоксичного и ототоксичного действия некоторых антибиотиков, особенно аминогликозидов. В связи с возможностью резистентности микробов к антибиотикам целесообразна их смена через 10-14 дней, что особенно важно при отсутствии условий для исследования мочи на микрофлору и ее чувствительность к антибиотикам.
При длительном лечении антибиотиками необходимо назначать противогрибковые препараты - нистатин, леворин, а также витамины (B1, B6, B12, С, Р, РР и др.) и антигистаминные препараты (димедрол, пипольфен, супрастин, тавегил и др.). В легких случаях заболевания, а также если невозможно проводить или продолжать лечение антибиотиками (вследствие непереносимости их или грибковых осложнений) показаны сульфаниламиды - этазол, уросульфан, сульфадиметоксин, бисептол, бактрим и другие в обычных дозах. По имеющимся данным, уросульфан наиболее активен при стафилококковой и колибациллярной, а этазол - при стрептококковой инфекции. Противопоказание к назначению этих препаратов - наличие симптомов почечной и печеночной недостаточности. В сочетании с антибиотиками они заметно повышают терапевтический эффект.
Широким спектром противомикробного действия обладают и производные нитрофуранов - фурагин, фурадонин, фуразолидон и др. Весьма важно, что к ним чувствительна как грамотрицатеяьная, так и грамположительная микрофлора, а устойчивость микробов к ним по сравнению с антибиотиками выражена в меньшей степени и развивается редко. Назначают их внутрь по 0,1-0,15 г 3-4 раза в сутки в течение 8-10 дней, а если необходимо усилить терапевтический эффект, и внутривенно. В целях предупреждения диспепсических явлений эти препараты, как и некоторые антибиотики (например, левомицетин), можно вводить в свечах. Наиболее эффективны они в сочетании с антибиотиками, особенно в начальной стадии острого пиелонефрита.
В лечении острого пиелонефрита используются и препараты налидиксовой кислоты (неграм, невиграмон) в дозе 0,1-1,0 г 4 раза в сутки длительностью до 10-14 дней, к действию которых чувствительна обычно грамотрицательная микрофлора, в частности кишечная палочка. Более эффективно сочетание невиграмона с антибиотиками. Однако препараты этой группы чаще используются в качестве поддерживающей терапии после ликвидации основных проявлений заболевания.
Широко применяется, особенно при затяжном пиелонефрите, 5-НОК (нитроксолин), обладающий широким спектром действия и высокой противомикробной активностью. К нему чувствительны практически все бактерии, которые могут быть причиной пиелонефрита.
Препарат хорошо всасывается при приеме внутрь (в дозе 0,1 г 4 раза в сутки), сравнительно быстро поступает в кровь, выводится из организма только почками, поэтому быстро создается высокая концентрация его в моче. Кроме того, обычно он не дает серьезных побочных явлений (головная боль, редко - кожные аллергические высыпания) и хорошо переносится больными на протяжении всего курса лечения (2-4 недели).
При индивидуальной непереносимости антибиотиков, сульфаниламидных и других препаратов или резистентности к ним можно использовать салол и уротропин (40 % раствор по 5-10 мл внутривенно).
Однако в некоторых случаях при вторичном пиелонефрите даже рано начатая и активно проводимая терапия антибиотиками, а также сочетанием антибиотиков с другими препаратами (нитрофуранами, сульфаниламидами, 5-НОК) бывает неэффективной либо недостаточно эффективной, если не устранены причины, нарушающие нормальный пассаж мочи. В подобных случаях устранение препятствий движению мочи приобретает первостепенное значение в комплексной терапии острого пиелонефрита. При обтурации верхних мочевых путей может быть эффективна катетеризация мочеточников, с помощью которой удается иногда устранить препятствие току мочи (конкремент, сгустки слизи и т. п.). Если не удается восстановить уродинамику, а состояние больного остается тяжелым, успех лечения может обеспечить только неотложное оперативное вмешательство. К операции нередко прибегают и при солитарном абсцессе, карбункуле почки, апостематозном нефрите (пиелостомия, декапсуляция, вскрытие гнойничков, рассечение карбункула и по строгим показаниям - нефрэктомия).
Профилактика Острого пиелонефрита:
В предупреждении возникновения острого пиелонефрита, как и острого гломерулонефрита, большое значение имеет консервативная либо хирургическая санация очагов "стрептококковой инфекции, а также лечение инфекций мочевого пузыря и мочевых путей.
Необходимо систематическое наблюдение и обследование беременных в женской консультации для своевременного выявления возникшей патологии в почках и принятия срочных мер по ее ликвидации. Мочу рекомендуется исследовать не только во время беременности, но и после родов, так как начавшееся во время беременности заболевание почек может протекать скрыто, без клинических проявлений, а затем спустя несколько лет привести к развитию хронической почечной недостаточности.
В связи с большой частотой рецидивов острого пиелонефрита и в целях предупреждения перехода его в хронический необходимо проводить повторные курсы противомикробной терапии в условиях стационара либо длительно амбулаторно (не менее 6 месяцев). При этом рекомендуется чередовать антибиотики с сульфаниламидами, в том числе пролонгированного действия, нитрофуранами, препаратами налидиксовой кислоты, 5-НОК и др.
Одна из предложенных схем пролонгированного лечения острого пиелонефрита заключается в следующем (Г. Маждраков, 1980). Вначале назначают левомицетин по 2,0 г в сутки в течение 7-10 дней, затем сульфаниламидные препараты (уросульфан, этазол, сульфадиметоксин, бисептол, бактрим и др.) в обычных дозах в течение 10-12 дней, далее препараты налидиксовой кислоты (неграм, невиграмон) по 1 таблетке 4 раза в день сроком 10-14 дней и нитрофураны (фурадонин, фурадантин, фурагин и др.) по 0,1 г 3 раза в день в течение 8-10 дней и наконец 5-НОК по 1 таблетке 4 раза в течение 10-14 дней. После проведенного курса терапии исследуют мочу на степень бактериурии, лейкоцитурии, протеинурии. При сохранении бактериурии (более 50-100 тыс. микробных тел в 1 мл мочи), лейкоцитурии и протеинурии аналогичный курс лечения повторяют, но только 10-14 дней каждого месяца в течение 6-12 месяцев. При возможности необходимо определять микрофлору мочи и ее чувствительность к той или иной группе препаратов (антибиотикам, нитрофуранам и т. д.) и в зависимости от этого назначать соответствующий препарат. При проведении таких длительных, повторных курсов лечения следует учитывать индивидуальную чувствительность каждого больного к назначенным медикаментам и возможность развития аллергических реакций или патологических изменений в периферической крови (лейкопения, агранулоцитоз и т. п.).
Рекомендуется диета с умеренным ограничением поваренной: соли, с исключением острых приправ и специй, кофе, спиртных напитков, мясных экстрактов (наваров). Пища должна быть преимущественно молочно-растительной, с достаточным содержанием витаминов. Больным рекомендуют обильное питье (до 2-3 л в сутки), особенно во время приема сульфаниламидов, желательно в виде соков, морсов (особенно клюквенного), компотов, киселей, минеральной воды (под контролем водного баланса).
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого пиелонефрита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом . Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны . Посмотрите детальнее о всех услугах клиники на ее .
(+38 044) 206-20-00
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни . Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача , чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации , возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой . Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе . Также зарегистрируйтесь на медицинском портале Euro lab , чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
В медицинской практике одним из частых заболеваний, поражающих почечную систему, является острый пиелонефрит. Недуг вызывает инфекционное поражение соединительной ткани почки, затрагивая чашечно-лоханочную систему. Патология нередко встречается у детей, включая грудных, что обусловлено несформированностью мочевыводящей системы у ребенка в сочетании с повышенной нагрузкой. В группе риска по развитию острого пиелонефрита - женщины до 40–45 лет, в более зрелом возрасте заболеваемость снижается. Из всего многообразия болезней почек острая форма пиелонефрита включает до 15% клинических случаев.
В урологии классификация острого пиелонефрита основана на особенностях происхождения, числе вовлеченных в патологический процесс почек, наличии закупорки мочевыводящих каналов. Исходя из механизма формирования, острый пиелонефрит делят на:
- первичный - разновидность острых катаральных процессов, возникших в абсолютно здоровой почке, инфекционные агенты заносится в почечную систему с током крови;
- вторичный - возникший как осложнение фоновых заболеваний органов мочевыводящей системы (мочекаменная болезнь, врожденные и приобретенные аномалии почек, простатит у мужчин).
Неспецифическое воспаление может охватывать одну либо обе почки, соответственно существует односторонний пиелонефрит и двухсторонний. Одностороннее острое воспаление почек диагностируется чаще, с этой позиции выделяют:
- левосторонний пиелонефрит;
- правосторонний пиелонефрит.

Заслуживает внимания классификация патологии по наличию закупорки мочевых каналов:
- острый необструктивный пиелонефрит - катаральный процесс с сохранением полной проходимости мочеточников, препятствия для систематического выведения урины отсутствуют;
- обструктивный пиелонефрит - разновидность воспаления, отягощенная закупоркой мочевых каналов конкрементами, опухолями, врожденным перекрутом мочеточника.
В урологии выделяют особый вид острого пиелонефрита - гестационный. Патология поражает беременных женщин чаще в 1–2 триместрах на фоне сдавливания растущей маткой мочеточников и застоев урины. Гестационный пиелонефрит опасен для женщины и ребенка из-за риска развития острой недостаточности почек и мощной интоксикации.
Факторы риска
Причины развития острого пиелонефрита связаны с внедрением патогенной микрофлоры в почку. В 50% случаев острое воспаление провоцирует кишечная палочка, реже - прочие микроорганизмы (стрептококки, стафилококки, протеи). Нередко причиной острой воспалительной реакции становится комбинация из нескольких микроорганизмов. Особо опасными урологи считают больничные патогенные штаммы микробов из-за их высокой устойчивости к антибактериальным средствам.

Патогенная микрофлора проникает в почки несколькими путями: через кровь и мочевые пути.
- Гематогенный путь - проникновение инфекции осуществляется через системный кровоток; к первичным инфекционным очагам относят мочеполовые органы (при наличии половых инфекций, цистита, аднексита) и отдаленные (дыхательная система при наличии бронхитов и синуситов, пищеварительная система при наличии гастритов, язвенной болезни). Инфицирование почек через общий кровоток происходит редко, в 5% случаев.
- Уриногенный путь - распространенный вариант занесения инфекции в чашечно-лоханочную систему. Вредоносные микробы попадают в почечные канальца по нижним мочевым путям. Вторичный пиелонефрит в 90% случаев развивается именно восходящим способом инфицирования.
Внедрения патогенной флоры в уретру для развития острого воспаления почек недостаточно. Для острого пиелонефрита необходимо наличие одного или нескольких провоцирующих факторов:
- закупорка мочеточников камнями;
- половая жизнь без средств контрацепции и отсутствия постоянного партнера;
- нехватка эстрогенов у женщин в период климакса;
- высокая концентрация условно-патогенных микроорганизмов (кишечная палочка) в районе промежности и перианальной зоне (вследствие дисбактериоза кишечника или влагалища);
- заболевания мочеполовых органов у мужчин (доброкачественная гиперплазия простаты, фимоз);
- дисфункции мочевого пузыря на фоне поражения ЦНС.
Повышают риск возникновения острого пиелонефрита периодические ОРВИ, переохлаждение, психотравмирующие ситуации, авитаминоз по причине стойкого снижения естественного иммунитета. Пиелонефрит у женщин нередко развивается во время гестации. Лица с сахарным диабетом в анамнезе также входят в группу риска.
Возраст и пол как факторы риска
Среди факторов, провоцирующих развитие острого пиелонефрита, выделяют возрастной и половой. По концепции взаимосвязи между частотой заболеваемости с полом и возрастом выделяют 3 периода.
- Первый - высокая заболеваемость острым воспалением почек у детей младше 3-х лет, причем у девочек недуг диагностируется в 10 раз чаще. Течение патологии обычно завуалированное и бессимптомное, клиника становится значимой в пубертатном периоде (12–14 лет) и во время беременности.
- Второй - высокая заболеваемость в 18–30 лет, женщины болеют чаще в 7 раз. Причины связаны с началом активной половой жизни у девушек, появлением гинекологических болезней, гормональным дисбалансом.
- Третий - высокая заболеваемость преимущественно у мужчин пожилого возраста (старше 65–70 лет). Главная причина - застойные явления на фоне хронического простатита, мочекаменной болезни, опухолевых процессов мочевых каналов.

Стадии патологии
Острый пиелонефрит развивается последовательно, для каждой стадии характерно наличие специфических морфологических преобразований в тканях почек.
- Начальная стадия, или серозный пиелонефрит. Почка гипертрофируется, жировая капсула отекает, во внутриорганной соединительной ткани активизируется процесс инфильтрации. Если лечение начать на ранней стадии, воспалительный процесс быстро купируется, орган восстанавливается. При отсутствии медицинской помощи воспаление перетекает в гнойно-деструктивный процесс.
- Стадия острого гнойного воспаления подразделяется на фазы: апостематозный пиелонефрит, карбункул, абсцесс. Вначале наружная корковая оболочка почки покрывается мельчайшими гнойниками (1–2 мм в диаметре). По мере увеличения количества гнойники сливаются, образуя локальную нагноившуюся область - карбункул. Завершающая фаза - обширный гнойно-некротический распад паринхематозного слоя почки (абсцесс).
Клинические проявления
Симптомы острого пиелонефрита многообразны и ярко выражены. На каждой стадии недуга клиническая картина меняется. Острое воспаление почек по интенсивности симптоматики протекает в нескольких вариантах:
- острейший - крайне тяжелое течение с септическими проявлениями, местные признаки отсутствуют;
- острый - течение болезни с интоксикацией, лихорадочным состоянием и выраженными дизурическими симптомами;
- очаговый - преобладание местных проявлений в совокупности со слабой интоксикацией;
- латентный - пиелонефрит со смазанной клинической картиной, что не лишает возможности развития опасных осложнений в будущем.

Симптомы острого первичного пиелонефрита развиваются через 14–30 дней после перенесенной инфекционной болезни (ангина, мастит, фурункулез). После попадания микробов в ЧЛС и их быстрого размножения появляются тревожные признаки:
- головная боль и приступы мигрени;
- повышенная потливость в сочетании с ознобом;
- постоянные ноющие боли, локализованные в поясничной зоне;
- приступы тошноты, рвота.
Симптоматика при остром первичном пиелонефрите возникает на фоне отравления организма от продуктов распада, дизурические расстройства не характерны. Единственное проявление со стороны мочевыводящей системы - уменьшение суточного диуреза, что связано с повышенной потливостью. Спустя 48–72 часа возникает четко обозначенный болевой синдром в поясничной зоне с иррадиацией в пах, область ребер, по ходу мочеточников. Первичный пиелонефрит вирусного происхождения сопровождается гематурией - моча становится похожа на «мясные помои».
Признаки острого пиелонефрита, спровоцированного патологиями мочевыводящей системы, включают негативные дизурические проявления, интоксикация выражена незначительно:
- выраженная боль в районе поясницы;
- напряженность мышц брюшины;
- симптом Пастернацкого резко положителен;
- боли и рези при акте мочеиспускания;
- примесь гноя и крови в урине, присутствие осадка;
- специфический неприятный запах урины.

Течение обструктивного острого пиелонефрита развивается в форме почечной колики. Больной находится в тяжелом состоянии - боли обладают приступообразным характером, сопровождаются лихорадочным синдромом. Лихорадка при остром воспалении почек с обструкцией носит гектический характер (резкая смена температуры тела на 3–4°). К прочим признакам, тревожащим больного, относят сильную слабость, жажду, повышенное сердцебиение, эпизодическую рвоту, бредовое состояние, расстройство стула.
Диагностика
Процесс выявления патологии не представляет сложности в силу специфических клинических проявлений. Диагностика острого пиелонефрита комплексная и включает физикальный осмотр, лабораторные исследования и высокоточные инструментальные методы. Обязательным является изучение анамнеза - нередко у пациентов с подозрением на острый пиелонефрит имеют место хронические болезни мочеполовой сферы.
Физикальный осмотр позволяет получить ценную информацию о степени активности воспаления в почках. При пальцевом обследовании врач отмечает увеличенные размеры почки, резкую болезненность с правой или левой стороны при поколачивании по краю нижней реберной дуги. У мужчин проводят осмотр предстательной железы через прямую кишку и пальпацию мошонки, у женщин - осмотр половых органов на гинекологическом кресле.

Анализ мочи при остром почечном воспалении имеет специфические показатели:
- увеличенное содержание лейкоцитов, которые покрывают сплошь поле зрения или образуют локальные скопления;
- наличие эритроцитов - признак разрушения почечной ткани и повреждения мочевых каналов;
- наличие зернистых восковых цилиндров - признак гнойного поражения и некроза тканей;
- тотальная бактериурия.
В общем анализе крови выявляют ускоренное СОЭ, показания которого резко увеличены - до 70 мм/ч и выше. Характерно увеличение числа лейкоцитов, сдвиг лейкоцитарной формулы влево. У 60% больных развивается анемия, у 30% - наблюдается дисфункция фильтрационных способностей почечной системы, на фоне чего в крови выявляют остаточный азот, креатинин.
Инструментальная диагностика
Для подтверждения диагноза проводят серию высокоточных исследований:
- сонография почек - информативный метод, позволяющий определить некротизированные очаги в ЧЛС, наличие обструкции; УЗИ проводят на этапе выявления болезни и для оценки динамики состояния больного и эффективности лечения;
- обзорная урография - позволяет определить увеличение почки, деформацию внешних контуров, характерную при формировании гнойных образований;
- экскреторная урография - выявляет ограниченную подвижность воспаленной почки, деформацию ЧЛС;
- селективная почечная ангиография - метод рентгеновских снимков с введением контраста в почечные артерии, позволяющий установить степень поражения, выявить сужения и закупорки в почечной структуре;
- статическая нефросцинтиграфия - вспомогательный метод в диагностике, дает информацию о сохранности паринхемы почек, их размере и форме;
- КТ и МРТ - методы, способные достоверно определить локализацию очагов деструкции, причины и степень обструкции.

Дифференциальная диагностика
На этапе диагностики необходимо дифференцировать острый пиелонефрит с прочими патологиями, имеющими похожую клинику. Дифференциальная диагностика затруднена в первые 24–48 часов от момента заболевания, когда дизурические признаки слабо выражены. При остром пиелонефрите в гнойной стадии в катаральный процесс вовлекается брюшинная область, появляются типичные симптомы перитонита.
При подозрении на пиелонефрит важно исключить:
- сепсис;
- прободение язвы желудка;
- приступ острого аппендицита;
- рецидив панкреатита и холецистита;
- менингит;
- сальмонеллез;
- сыпной тиф.
У беременных с подозрением на гестационный пиелонефрит дифференциацию проводят с:
- преждевременным отслоением плаценты;
- вирусной инфекцией;
- токсоплазмозом;
- бронхитом и пневмонией.
Терапия
Лечение острого пиелонефрита проводят в условиях стационара, в нефрологическом отделении. Тактика лечебных мероприятий разрабатывается индивидуально, с учетом формы воспалительного процесса. Общие мероприятия:
- строгий постельный режим в остром периоде;
- специально подобранная диета;
- антибиотикотерапия;
- дезинтоксикационные мероприятия;
- нормализация пассажа урины;
- повышение иммунитета.

Для лечения острого пиелонефрита без обструкции в срочном порядке назначают антибактериальные препараты. В острой фазе антибиотики вводят внутривенно, после купирования рецидива разрешен пероральный прием. Курс антибиотикотерапии длится от 5 до 14 дней в зависимости от активности воспалительных изменений.
Современные антибактериальные препараты, назначаемые при остром пиелонефрите:
- хинолоны - Левофлоксацин, Моксифлоксацин;
- пенициллины - Амоксиклав, Грамокс;
- цефалоспорины - Цефазолин, Цефамабол;
- аминогликозиды - Неомицин, Амикацин.
Помимо антибиотиков, в медикаментозное лечение пиелонефрита включают прием:
- сульфаниламидов - Бисептол, Уросульфан;
- нитрофуранов - Фурадонин, Фурагин;
- противогрибковых средств - Нистатин, Флуконазол;
- иммунокорректоров - Интерферон, Виферон;
- налидиксовой кислоты;
- антигистаминных препаратов (при необходимости) - Супрастин;
- поливитаминных комплексов.

Физиотерапевтические методы полезны после выхода из острого периода. Особенно эффективна СМВ-терапия - воздействие электромагнитного поля со сверхвысокой частотой волн. Оправдано лечение УВЧ - воздействие электрического поля с волнами ультравысокой частоты. УВЧ полезно при гнойной форме острого пиелонефрита. Для восстановления функций почек и ликвидации болей назначают электрофорез с гидрокортизоном или новокаиновой блокадой.
При подтверждении острого пиелонефрита с обструкцией главная цель терапии - обеспечение беспрепятственного пассажа урины. Удаление камня и нормализация уродинамики достигается путем установки катетера или стента в почечную лоханку. Иногда прибегают к пункционному наложению нефростомы. Параллельно обязателен курсовой прием антибактериальных препаратов.
Хирургическое лечение
Оперативное вмешательство показано при отсутствии результата от медикаментозной терапии и катетеризации. Проведение операции показано при ухудшении самочувствия пациента и наличии негативной динамики в анализах. Показанием к оперативному вмешательству при остром пиелонефрите в основном выступают гнойные формы с объемными абсцессами и карбункулами.

Виды операций:
- декапсуляция - удаление почечной капсулы с последующей установкой дренажной системы; операция способствует нормализации давления в почках, уменьшению отечности и восстановлению фильтрующей способности;
- вскрытие и дренирование абсцессов - рассечение или иссечение гнойных образований с последующим удалением экссудата;
- тотальная нефрэктомия - полное удаление пораженной почки, операция показана при разлитом гнойном процессе.
Диета
Диета для больных с острым воспалением почек необходима для нормализации кислотности мочи, уменьшения болевого синдрома и снижения нагрузки на почечную систему. Питание подбирается с достаточным содержанием белка и жира, калорийность за сутки - не менее 2500 ккал. Важное условие, позволяющее снять интоксикационные симптомы и улучшить общее состояние - оптимальный питьевой режим (не меньше 3 л жидкости за сутки). Разрешается употреблять в качестве напитков отвар из ягод шиповника, компоты из сухофруктов, зеленый чай, разбавленные соки, морс из клюквы, минеральную воду без газа.
- рацион при остром пиелонефрите - растительно-молочный;
- способы кулинарной обработки - щадящие (варка, припускание, запекание);
- соль ограничивают, при рецидиве - исключают полностью;
- основу рациона составляют блюда из отварных и тушеных овощей, нежирныемолочные продукты (творог, ряженка), каши, блюда из мяса и рыбы (паровые котлеты, тефтели);
- полезно употреблять фрукты и овощи с мочегонным действием - арбуз, огурцы, цуккини;
- под полным запретом остаются жирные мясные блюдца, консервы и маринады, пища с большим количеством соли и пряностей.

Прогноз и профилактика
Ранее выявление и адекватная терапия позволяет успешно избавиться от недуга без последствий для здоровья. У 30% больных отмечают переход острого пиелонефрита в хронический с последующим склерозом почечных тканей и формированием нефрогенной гипертонии. Причины связаны с неверно подобранным лечением, наличием фоновых патологий мочевыводящей системы, отказом от операции. К прочим возможным осложнениям относят:
- паранефрит;
- поддиафрагмальный абсцесс;
- хроническую почечную недостаточность;
- гепаторенальный синдром.
Важная роль в предупреждении острого пиелонефрита отводится соблюдению элементарных правил:
- своевременная ликвидация очагов инфекции в организме;
- регулярная гигиена интимной зоны;
- половая жизнь с использованием барьерной контрацепции и постоянным партнером;
- тщательная асептика и антисептика во время урологических процедур.
Острый пиелонефрит может перейти в хроническую форму, если лечение проводилось неправильно или не осуществлялось.
При пиелонефрите в воспалительный процесс вовлекается межуточная ткань, почечные лоханки и чашечки.
Мучает какая-то проблема? Введите в форму "Симптом" или "Название болезни" нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! .
Острая форма заболевания почек в преимуществе случаев диагностируется у женщин, страдают одна или 2 почки.
У больных диагностируется правосторонний пиелонефрит.
Это объясняется анатомическими особенностями структуры правой почки. В правой почке образуются застойные явления.
Причины и симптомы
 Развитие острого пиелонефрита начинается вследствие попадания в почечную ткань и лоханку вредоносного микроорганизма. Проникают они обычно через кровь или мочеточники. В первом случае бактерии и вирусы могут попасть в результате перенесенных:
Развитие острого пиелонефрита начинается вследствие попадания в почечную ткань и лоханку вредоносного микроорганизма. Проникают они обычно через кровь или мочеточники. В первом случае бактерии и вирусы могут попасть в результате перенесенных:
- Инфекционных заболеваний;
- Фурункулеза;
- Тонзиллита;
- Остеомиелита и других.
Стрептококки, стафилококки и другие микробы будут главным этиологическим фактором.
Провокатором инфицирования путем мочеточников выступают кишечная палочка и разные бактерии кишечной среды.
Возникновение острого воспаления почек обусловлено такими патологиями мочевыводящих путей как:
- Камни;
- Трудность выведения мочи;
- Новообразования в виде опухолей;
- Стриктуры.
Трудность мочевыделения возможна и во время беременности.
При попадании инфекции в орган через кровь большое значение имеют процессы неправильного выведения мочи. В нормально функционирующих почках инфекция не может спровоцировать воспаление.
Симптомы острого пиелонефрита больше зависят от протекания и формы патологии. При серозной форме заболевание не различается яркой клинической картиной. При гнойной форме у пиелонефрита признаки более выражены.
При острой форме заболевания проявляются признаки:
- Беспокоящая тупая боль, локализованная в пояснице;
- Неправильный отток мочи;
- Увеличивающаяся слабость;
- Повышенная температура тела (до 39 градусов);
- Лихорадка;
- Интенсивное потоотделение;
- Головная боль, одышка.

Во время двустороннего заболевания почек болезненность проявляется с разной силой. Иногда пациенту кажется, что болит живот и спина. Неправильная функция мочеиспускания различается частыми позывами к опустошению мочевого пузыря.
Это явление наблюдается чаще в ночное время. При ощупывании живота лечащий доктор отмечает дискомфорт в зоне поражения.
Почти всегда на начальной стадии развития заболевания возникают признаки раздражения брюшины, поэтому диагностика путем ощупывания усложняется.
Часто при почечной болезни повышается артериальное давление и появляется отечность.
Признаки обострения хронической патологии
 Обострение пиелонефрита характеризуется тупой болью, отдающей в пояснице, головной болью, слабостью, бледностью кожи. Гипертоники страдают от изменения артериального давления.
Обострение пиелонефрита характеризуется тупой болью, отдающей в пояснице, головной болью, слабостью, бледностью кожи. Гипертоники страдают от изменения артериального давления.
Более яркими признаками выступают сильный озноб, жажда, потеря аппетита, легкая тошнота, сильная боль в поясничной зоне. Температура тела сильно повышается.
Эти симптомы выражены ярче, если страдают 2 почки.
Этим признакам сопутствует позыв к рвоте.
Явление говорит о том, что в результате неправильной работы почек появляется интоксикация вредными компонентами обмена веществ, в составе которых присутствуют соединения азота, не выходящие из организма.
Диагностика острого воспаления почек
 Процесс диагностики острого заболевания включает физикальное обследование, то есть — пальпацию. Во время пальпации поясницы и подреберья изучается почка. Во время острой формы заболевания почка увеличивается, напрягаются мышцы живота и спины. Если больной мужчина, то необходима процедура ректального осмотра простаты и ощупывания мошонки. У женщин проводится вагинальное исследование.
Процесс диагностики острого заболевания включает физикальное обследование, то есть — пальпацию. Во время пальпации поясницы и подреберья изучается почка. Во время острой формы заболевания почка увеличивается, напрягаются мышцы живота и спины. Если больной мужчина, то необходима процедура ректального осмотра простаты и ощупывания мошонки. У женщин проводится вагинальное исследование.
Чтобы диагностировать болезнь и контролировать лечение, назначается процедура УЗИ.
Чтобы установить вид возбудителя и его восприимчивость к противомикробным лекарствам, важна процедура бактериального посева.
Видео
Осложнения
 Острый пиелонефрит может повлечь острую почечную недостаточность. Наиболее серьезным осложнением станет сепсис (заражение крови) и бактериальный шок.
Острый пиелонефрит может повлечь острую почечную недостаточность. Наиболее серьезным осложнением станет сепсис (заражение крови) и бактериальный шок.
Иногда в виде осложнения может развиться паранефрит. Не исключается появление маленьких гнойничков на почке и в ее корковом веществе (явление называется «апостематозный пиелонефрит»).
Часто гнойничковые образования объединяются, сопровождаясь гнойно-воспалительным, ишемическим и некротическим процессами («карбункул почки»). Случается расплавление почечной паренхимы («абсцесс почки») и некроз сосочков органа.
Отсутствие своевременного лечения ведет к терминальной стадии заболевания.
Прогрессирует пионефроз, при котором почка страдает от гнойного расплавления и служит очагом, складывающийся из полостей с мочой, гнойным содержимым и компонентами тканевого распада.
Лечение
 Независимо от причин заболевания, лечение острого воспаления почек должно быть систематическим. В него входит прием лекарственных препаратов, диета, режим, мероприятия, цель которых предупреждение причин, мешающих нормальному оттоку мочи.
Независимо от причин заболевания, лечение острого воспаления почек должно быть систематическим. В него входит прием лекарственных препаратов, диета, режим, мероприятия, цель которых предупреждение причин, мешающих нормальному оттоку мочи.
Пациенты, страдающие острой формой заболевания, госпитализируются.
В зависимости от формы заболевания госпитализация совершается в урологическое или терапевтическое отделение.
Наибольшее значение в лечении имеет прием противомикробных препаратов.
Главный принцип антибактериальной терапии — своевременное начало и подбор препаратов с учетом восприимчивости к нему бактериальной флоры.
При тяжелой форме пиелонефрита прописываются максимальные дозы препаратов, которые чаще сочетаются с нитрофурановым рядом или сульфаниламидами.
Длительность антибактериальной терапии — минимум 2 недели (в преимуществе 4 и более недель). В процессе терапии есть вероятность изменения микрофлоры или проявления ее устойчивости к антибиотику, посев мочи на микрофлору проводится повторно через каждые 10-14 дней, где и определяется ее восприимчивость к антибиотику.
Длительное лечение антибиотиками требует приема противогрибковых препаратов, витаминов и антигистаминных препаратов.
Диета
 При заболевании назначается диета, провоцирующая ощелачивание мочи. Важно потреблять много жидкости, чтобы избежать интоксикации. Это помогает снизить болевой синдром.
При заболевании назначается диета, провоцирующая ощелачивание мочи. Важно потреблять много жидкости, чтобы избежать интоксикации. Это помогает снизить болевой синдром.
Принципы лечебной терапии.







